伴隨式診斷
針對用藥確認基因的「伴隨式診斷(Companion Diagnostics)」,在多年的發展下,已是全球醫療產業發展的一大趨勢,它可結合診斷技術與醫療用藥,透過「以人施藥」的概念,協助病患達到精準治療,而此正是現今精準醫學強調的目的之一。
根據美國FDA新規定,新藥核准前需發展「伴隨式診斷(Companion Diagnostics) 」,以降低用藥風險,目前至少有40項伴隨式診斷測試獲認證。創源多年前開始投入「伴隨式診斷」,與多家醫療院所合作進行藥物搭配的研究,協助國內外大藥廠完成FDA核准用藥的基因檢測及其配對,與協助藥廠於新藥之研發。
C肝用藥相關基因檢測
此檢測為訊聯基因(原名:創源)與泰宗生技合作建立的「C型肝炎病毒NS5A胺基酸多型性之檢測服務平台」,使用高精準度檢驗方法,對治療C肝1b型患者口服新藥的病毒抗藥性進行評估。此檢測服務僅需採集病患2 ml(毫升)之血液,藉由分析患者血液中C型肝炎病毒之RNA序列,便能於3~5天內鑑別出病毒是否具有抗藥性。
C型肝炎
感染 C 型肝炎病毒(hepatitis C virus, HCV)屬於 RNA 病毒,具有高度變異性,目前主要有六種不同基因型,其中 HCV-1 為大宗(約佔全球 50%以上),HCV-2~6 亦存在於各地區,根據世界衛生組織(WHO) 2015年統計資料指出,C型肝炎病毒在全球的感染人數約1.5億人,與 B 肝帶原不同的是,僅少數 C 肝陽性帶原者的肝功能正常,「世界肝炎高峰會」於當年也發布<格拉斯哥宣言>,敦促各國應致力於預防、診斷、治療,並最終消除病毒型肝炎。
至今仍然無發使用效的疫苗提供 C 型肝炎的防治,且全球每年死亡人數高達 35 萬人,C型肝炎多是透過輸血或打針傳染,根據統計,台灣C型肝盛行率偏高,占4%,是少數超過3%的國家。大多數C 型肝炎初期感染者並無明顯徵狀,但其中約有 70-80%會演變成慢性肝炎,約 20-30%演變為肝硬化,2-3%患者形成肝癌,而肝癌在台灣癌症死亡原因中排名高居第二。因此,肝炎防治若能拉高治療人數、減少肝炎病患,將是代表國家健康與發展的重要指標。
用藥檢測與治療
傳統治療方式為施打長效型干擾素(Interferon),主要目的為降低病毒增生的能力,然而注射干擾素的患者僅 20-30%最後能達到無法檢測出 C 肝病毒的狀態,大致上療效僅約 50%,且療程結束停藥後病毒數量還是有可能增加。目前台灣主要 C 型肝炎標準療法為服用干擾素加 Ribavirin,療效雖然可以大幅提升,但對病患的副作用影響仍然存在,除了干擾素常見的副作用外,Ribavirin也會造成虛弱、貧血、腹痛、腹瀉、皮膚紅疹等副作用,因此病人在治癒率不高且身體不舒適下常停止甚至放棄治療。
近年來陸續已通過上市的新一代C型肝炎口服抗病毒藥物,主要機轉為C 型肝炎病毒蛋白?抑制劑,是當前治療的新趨勢,可有效降低副作用與提高治癒率。以目前台灣最多患病比例的C型肝炎1b型而言,臨床證明,患者使用食藥署核准的新一代C型肝炎口服抗病毒藥物後,治癒率可高達9成。但病毒中的NS5A胺基酸多型性會使病毒對此療法產生抗藥性,使療效降到僅4成。因此,藥物仿單中建議,臨床治療前,宜先進行C型肝炎病毒NS5A胺基酸多型性之檢測評估。
由於目前這些新一代C型肝炎口服抗病毒藥物的藥價仍相當昂貴,若能藉由病毒抗藥性檢測進行用藥前評估,除了滿足臨床的需求外,對患者而言,可在支付昂貴的藥價以前,可預先評估治癒率,避免無效的醫療費用支出及病情延誤。
本檢測未來可利用相同核心技術開發其他C型肝炎口服用藥相關基因檢測,建立更全面的用藥評估系統。

參考資料:肝病防治學術基因會全球資訊網 http://www.liver.org.tw/
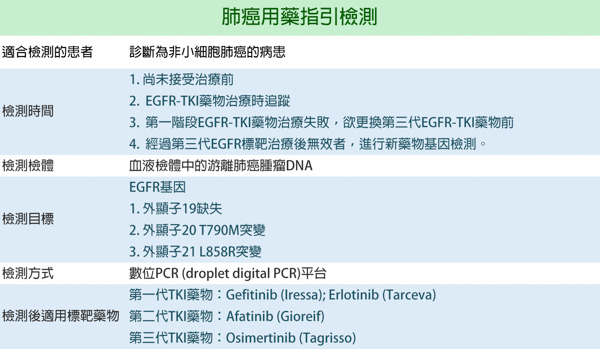
肺癌用藥指引檢測
肺癌及治療
在台灣好發十大癌症中,肺癌發生人數佔據癌症發生率中的第三位,死亡率卻高居第一位1。現行臨床上肺癌治療方式,除了傳統放射及化學治療之外,尚有先經由特定基因檢測後,透過專一藥物殺死癌細胞的標靶治療(Target therapy)。
台灣肺癌患者EGFR基因突變比例約為55%2,因此EGFR突變檢測已是臨床醫師固定檢測的項目,用來確認病患是否能使用標靶藥物以達到最好的治療效果。其中第一線EGFR-TKI標靶藥物治療的患者約有60%會產生外顯子20 T790M突變導致治療失敗3,因而延伸出第三代EGFR-TKI藥物發展,未來會有更多標靶藥物可用於肺癌治療。
肺癌用藥檢測
並非所有肺癌病患皆適合做組織切片檢測,且腫瘤組織可能因採檢困難抑或位置關係等多種因素造成檢測準確率及檢出率降低。現今臨床上已發展出液態活檢的非侵入性血液腫瘤DNA檢查(cell free DNA, cfDNA),不但減少組織切片的侵襲性之外,也增加基因突變檢測的檢出率。
訊聯基因推出非侵入性肺癌EGFR用藥檢測,透過高準確率的基因檢測後可確認是否能使用EGFR-TKI標靶藥物治療。
肺癌用藥指引檢測