新型出生前診断 (NIPT)
GGAのNIPTとは?
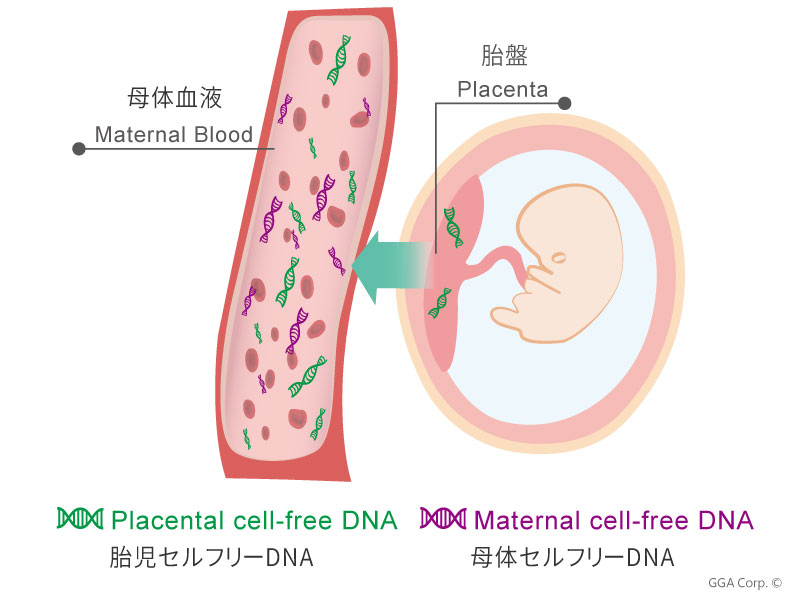
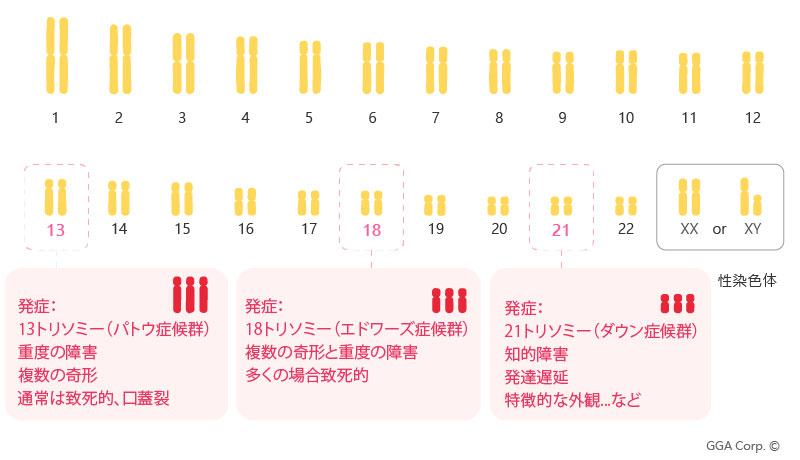
NIPT(無侵襲的出生前検査)は、母体の血液にある遊離している胎児または胎盤由来の DNA 断片を母体由来の DNA 断片とともに解析することで、21トリソミー(ダウン症候群)、18トリソミー(エドワーズ症候群)、13トリソミー(パタウ症候群)など、最も一般的、または重篤な胎児染色体コピー数多型リスクを検知する検査です。
NIPT は母体の血液中に従来の採血による母体血清マーカー検査に比べて、精度は高いですが、確定診断ではありません。NIPT 検査の結果がハイリスクと判定されても、実際には胎児に異常がない可能性もあるため、ハイリスクの場合には確定診断のための羊水検査を受けるのをお勧めいたします。
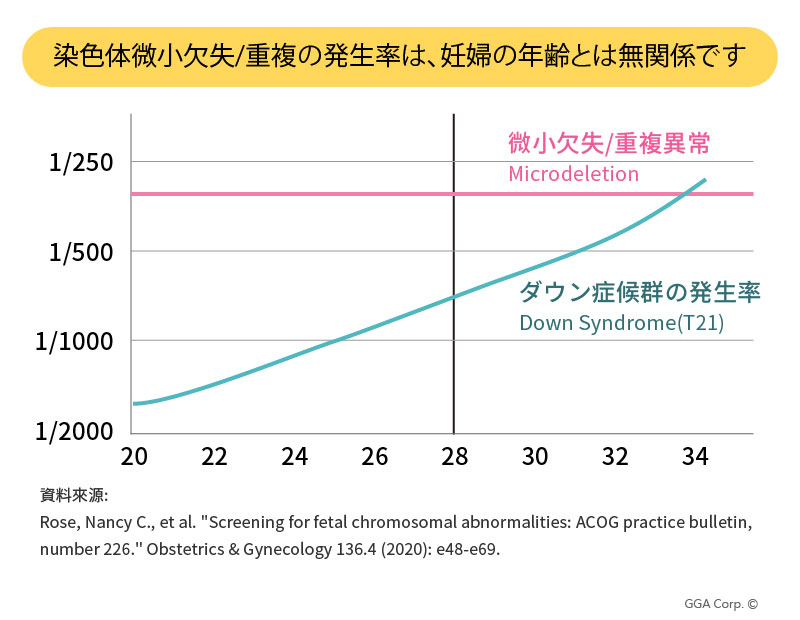
染色体数的異常による疾患は、妊婦の年齢が高くなるにつれて発症リスクが上昇しますが、微小欠失症候群の発症頻度は妊娠年齢の影響を全く受けず、むしろ若年妊婦においてもダウン症候群より高い発症率を示す場合があります。そのため、微小欠失症候群に対する出生前スクリーニングは非常に重要です。
染色体異常と代表的な疾患
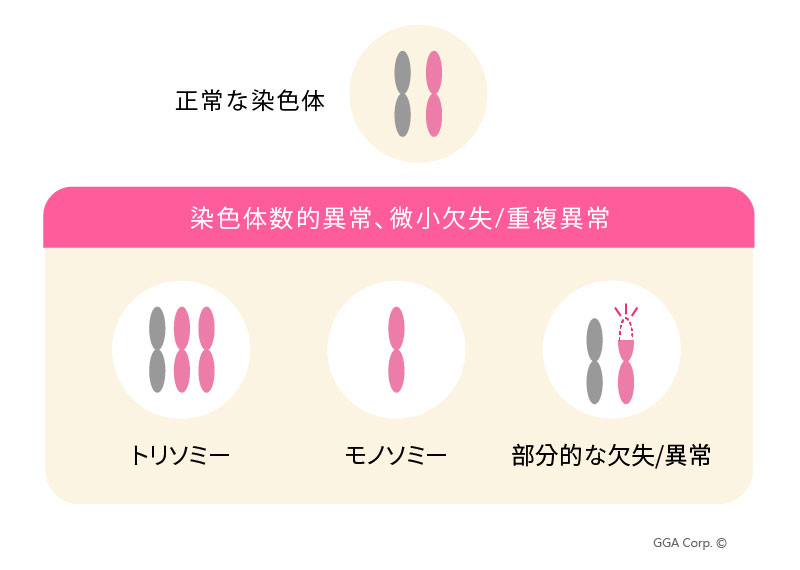
染色体異常として最もよく知られているのは、数的異常(トリソミーなど)および微小欠失・微小重複などの部分的異常です。代表的な染色体数的異常には、ダウン症候群(トリソミー21)、エドワーズ症候群(トリソミー18)、パトウ症候群(トリソミー13)などがあり、これらはいずれも特定の染色体が1本多いことを意味します。
一方、微小欠失とは、染色体上の遺伝情報の一部が欠失している状態を指し、その欠失領域には複数または数十個の遺伝子が含まれる場合があり、これにより疾患が発症します。代表例として、プラダー・ウィリ症候群、ディジョージ症候群、猫鳴き症候群、エンジェルマン症候群などが挙げられます。
現在、これらの疾患に対して有効な治療法は確立されておらず、この種の染色体異常に対しては出生前の予防的スクリーニングが唯一の対策となります。
14項目検査および38項目検査では、特定の微小欠失症候群を対象としたスクリーニングが可能です。詳細内容

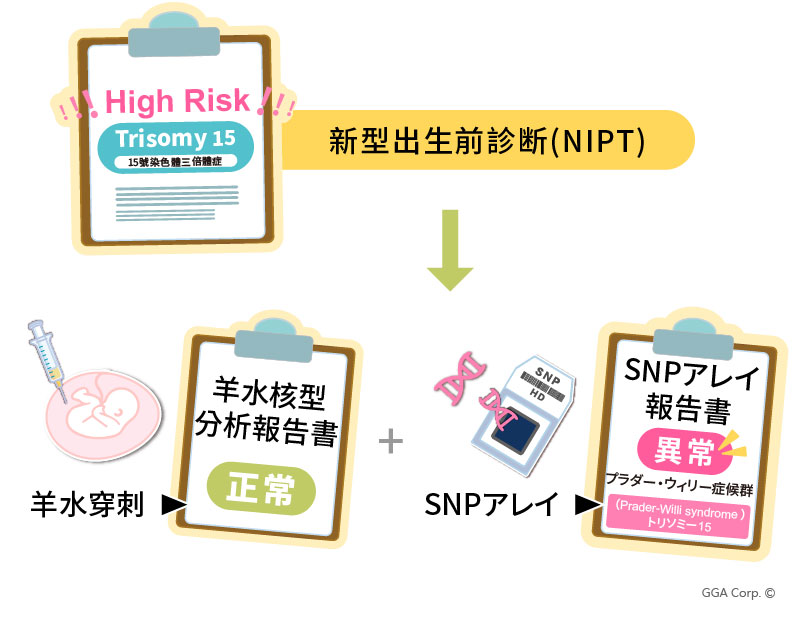
NIPTで高リスクと判定された場合でも、羊水検査により偽陽性と誤認される可能性がある!
GGAの提携医療機関において、30歳の若年夫婦が家族歴に特記すべき遺伝性疾患がなかったことから、妊娠中の検査としてNIPTを実施しました。その結果、T15(第15染色体トリソミー)高リスクの警告が報告され、胎児に染色体異常または流産のリスクが示唆されました。
不安を感じた母親は主治医と相談の上、羊水穿刺に加えてSNP羊水マイクロアレイ検査を実施することを決定しました。その後、羊水核型分析の結果が判明し、第15染色体トリソミー細胞は認められず、核型は正常と報告されました。
しかしながら、SNP羊水マイクロアレイ検査において、胎児に「鑲嵌型トリソミー15に第15染色体のヘテロ接合性欠失を伴う所見」が認められました。
両親の血液検体との比較解析の結果、胎児は第15染色体の単親二体性(Uniparental Disomy:UPD)であることが確認され、これは一般に知られているプラダー・ウィリー症候群(Prader-Willi症候群)に該当する所見でした。
プラダー・ウィリー症候群は、発育遅延や知的障害などの明確な臨床症状を伴う疾患であることから、医師および遺伝カウンセリングを経て、母親は人工妊娠中絶を選択しました。その後の解析により、胎盤組織において約93%のT15細胞が確認されました
NIPTは、母体血中に存在する胎盤由来の胎児遊離DNA(cfDNA)を解析する検査であるため、今回のようなNIPTにおける偽陽性結果は、制限性胎盤モザイク(Confined Placental Mosaicism:CPM)によって生じた可能性が考えられます。
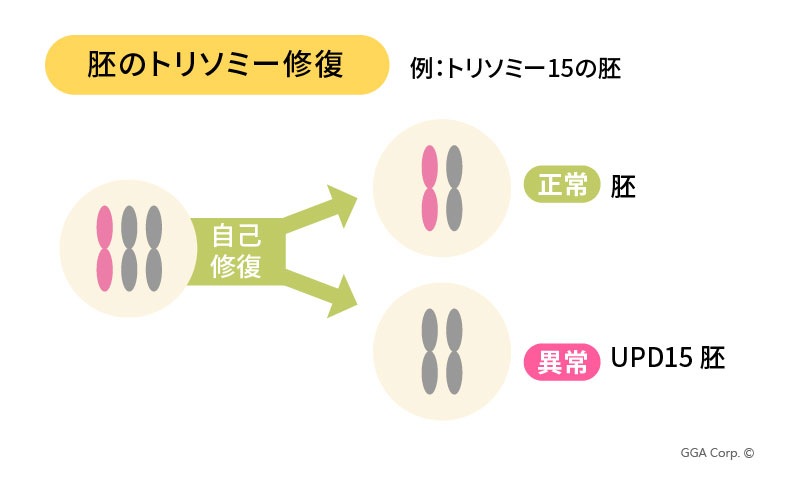
胚発生の初期段階で染色体数的異常が発生した場合、染色体レスキュー(Rescue)と呼ばれる自己修復機構によって染色体数が補正されることがあります。
その結果、羊水核型分析ではNIPTを偽陽性と誤認し、さらなる追跡検査が行われない可能性があります。
しかし、このレスキュー過程において誤った染色体が排除された場合、
核型分析では検出困難な単親二体性(UPD)や胎盤機能異常が生じるリスクがあり、臨床的に重要な問題となり得ます。
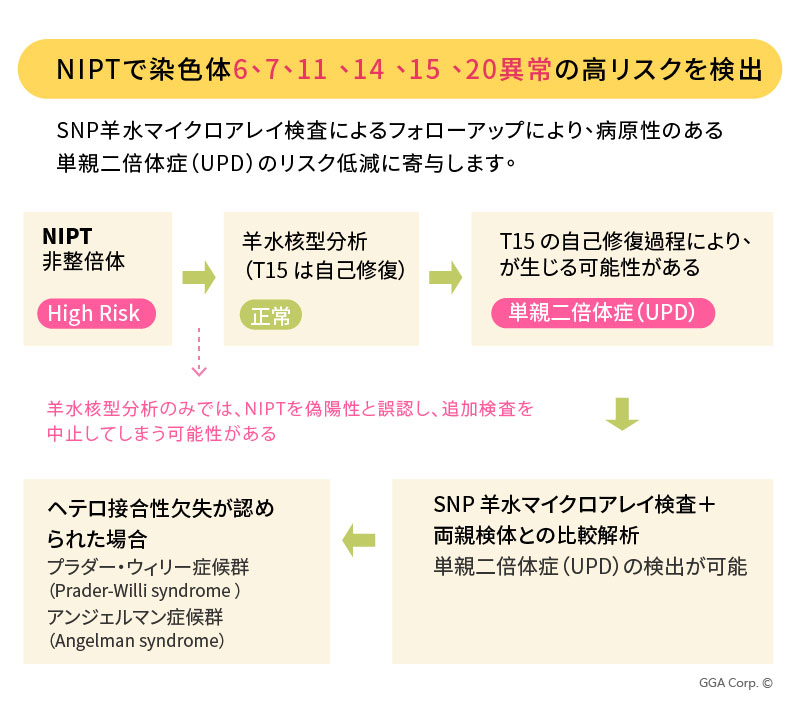
本症例から、NIPTは確定診断ではないものの、有用な警告的スクリーニングツールであることが理解できます
妊婦がダウン症候群スクリーニングやNIPTにおいて高リスク(異常)と判定された場合には、必ず羊水検査などの侵襲的検査による追加評価を行う必要があります。羊水を採取しなければ、胎児の実際の状態を正確に把握することはできず、場合によっては胎児が希少疾患を有すると誤って判断され、中絶という取り返しのつかない選択に至る可能性もあります。
一方で、もしこのご夫婦が羊水穿刺のみを実施し、SNPアレイ検査を併用しなかった場合、羊水核型分析の結果が正常と判断され、そのまま妊娠を継続していた可能性も考えられます。その結果、出生後に診断が困難な疾患や長期的な医療・養育上の課題に直面していた恐れがあります。
このように、NIPT・羊水核型分析・SNPアレイ検査を適切に組み合わせることが、胎児の正確な評価と家族の将来的な判断において極めて重要であると言えます
NIPT(非侵襲性出生前検査)に関するよくあるご質問
Q:NIPT(非侵襲性出生前染色体検査)は羊水穿刺の代替となりますか。
A:代替することはできません。
NIPTと羊水穿刺は、それぞれ異なる目的と特性を有する検査方法です。台湾母体胎児医学会においても、「最良の検査方法は一つではなく、各検査にはそれぞれ利点と限界がある」と公表されています。NIPTはスクリーニング検査に分類され、妊娠10週以降から実施可能であり、高精度なダウン症候群(21トリソミー)のスクリーニングが可能です。
検査対象には以下が含まれます。
一般的な染色体数的異常(ダウン症候群、エドワーズ症候群、パトウ症候群、性染色体数的異常)特定の染色体微小欠失症候群
スクリーニング結果が異常(または高リスク)と判定された場合には、確定診断として羊水穿刺などの侵襲的検査を追加で受ける必要があります。羊水穿刺は、妊娠中期(妊娠16~20週)に実施される出生前診断法の一つであり、羊水を採取して胎児の染色体を直接解析します。NIPTで高リスクと判定された妊婦に対し、確定診断を行う目的で用いられ、胎児の23対の染色体における数的異常および構造異常を検出することが可能です。
Q:母親の血液を採取するだけで、なぜ胎児の染色体情報が分かるのですか。
A:母体血中には、胎盤由来のごく一部の細胞および胎児由来の遊離DNA(cfDNA)が含まれています。これらのDNAを抽出し、次世代シーケンシング(NGS)技術およびバイオインフォマティクス解析を用いて再構築・解析することで、胎盤の染色体状態を評価します。
この原理により、母体の血液を採取するだけで胎児の染色体異常を間接的に評価することが可能となります。NIPTは、母体および胎児の双方にとって安全性が高く、迅速かつ精度の高い検査方法です。
Q:母親が薬を服用している場合、検査結果に影響はありますか。
A:大部分の薬剤はNIPTの結果に影響を及ぼしません。
ただし、一部の薬剤については注意が必要です。
例として、ヘパリン、アスピリン、風邪薬や解熱鎮痛剤などは、検査の成功率に影響を与える可能性があります。これらの薬剤は、胎盤由来の遊離DNA量(胎児分画)を低下させる可能性があり、その結果、NIPTの解析が困難となる場合があります。
医師の判断のもとで一時的に服薬を中止し、原則として24時間以上の休薬期間を設けることで、薬剤の影響は概ね回避可能とされています。




.jpg)


